この記事の目次
〈治療〉早期がんなら内視鏡で検査と同時に切除可能
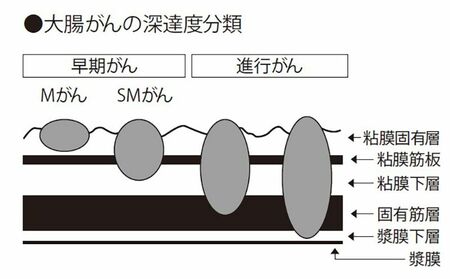
大腸がんが怖いのは、がんが大腸を突き破って周辺の臓器に広がったり、血管やリンパ管を通って肝臓や肺、脳など命に直接かかわる臓器に転移したりすること。進行度は、腸の壁にどれだけ深く入りこんでいるかで診断します(図1)。
腸の粘膜の表面にとどまる「Mがん」、やや下の層に進んだ「SMがん」でも、深くなければ、転移の心配はほとんどありません。これらを早期がんといい、さらに進んでくると進行がんになります。
大腸内視鏡検査では、大腸を拡大・着色してポリープや平坦な腫瘍を観察し、進行の度合いも含めて診断します。早期がんなら、検査と同時に下図のようにループ状の細いワイヤー(スネア)をかけて高周波電流で焼き切ります(図2)。
その後、組織を顕微鏡で見てがんが取り切れたかどうかを確認。腫瘍が大きい場合、電気メスで剥離する治療(粘膜下層剥離術)も行います。
一方、粘膜の下の層に深く入りこんでいたり、その下の筋層に進んでいたりする場合は、大腸を切り取る手術を行います。近年は、開腹手術に代わり、腹腔鏡手術と言って、腹部に数ヵ所の穴を開け、そこから内部を映すカメラやメスを入れて、モニター画面を見ながら手術を行う方法が普及しています。
身体への負担が軽いのが特徴ですが、開腹手術とは別の技術が必要なため、病院・医師によって経験の度合いは異なります。
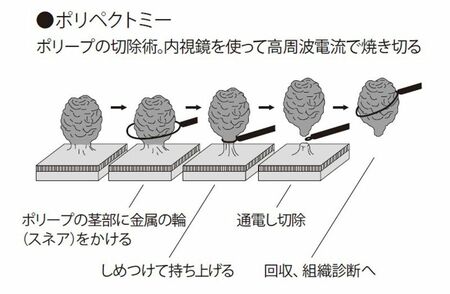
【図2】ポリペクトミー